高齢化社会における訪問看護の役割と課題について
大変遅くなりましたが、7月7日8日の社会保障フォーラムの研修会の内容です。
こちらは訪問看護についてです。
印象に残ったところは、人員基準の緩和が必要である、というお話でした。
要点は、
- 地域包括ケアシステムを構築していくためには訪問看護の充実が必要。
- 訪問看護ステーションを開所するためには人員基準では看護職員(保健師、看護師又は準看護師)を常勤換算で2.5人配置が義務付けられている。
- この要件があるため、2.5人体制にするためには固定費(労務費)がかかり、設立が進まず人手不足となっている。
- 要件緩和をする必要があるのでは
というお話でした。
内容
訪問看護とは・・
疾病や負傷により自宅において継続して療養を受ける状態にある者に対し、その者の自宅で看護師が療養上の世話又は必要な診療の補助をすることです。
訪問看護は、病院・診療所と訪問看護ステーションの両者から行うことができます。
利用者は年齢や疾患、状態によって医療保険又は介護保険の適応となる
地域包括ケアシステムや在宅診療などを促進していくには、多職種の連携が必要で、そのためには訪問看護の担う役割も重要になってきます。しかし、訪問看護ステーションは不足しており、当初の計画より増えていません。
以前に、旧厚生省が長寿・福祉社会を実現するための施策の基本的考え方と目標についてまとめた、ゴールドプランというものを作っていました。そして、新ゴールドプラン、ゴールドプラン21と続きます。
最後に確認できる目標数字は、ゴールドプラン21の中で平成16年度(2004年)で9900箇所が設置数目標として掲げられております。(厚生省HPを参照)
しかし、実際は2004年で5200か所程度です。(一般社団法人全国訪問看護事業協会HPを参照、PDF)
まとめると
- 目標:2004年で9900箇所
- 実績:2004年で5200箇所
とこのように目標と実際の数字には乖離があります。
最新の目標数字が見つけられないのと、最近は訪問看護ステーションの設置数も伸びてはいます。2019年で約10,000箇所です。
ただ、「訪問看護 不足」で調べると色んな記事が出てきますし、以下のH29の厚労省の資料からも訪問看護ステーションの伸び率は一番低いという記述があることなどから、訪問看護ステーションの設置数は不足しているのだと思われます。
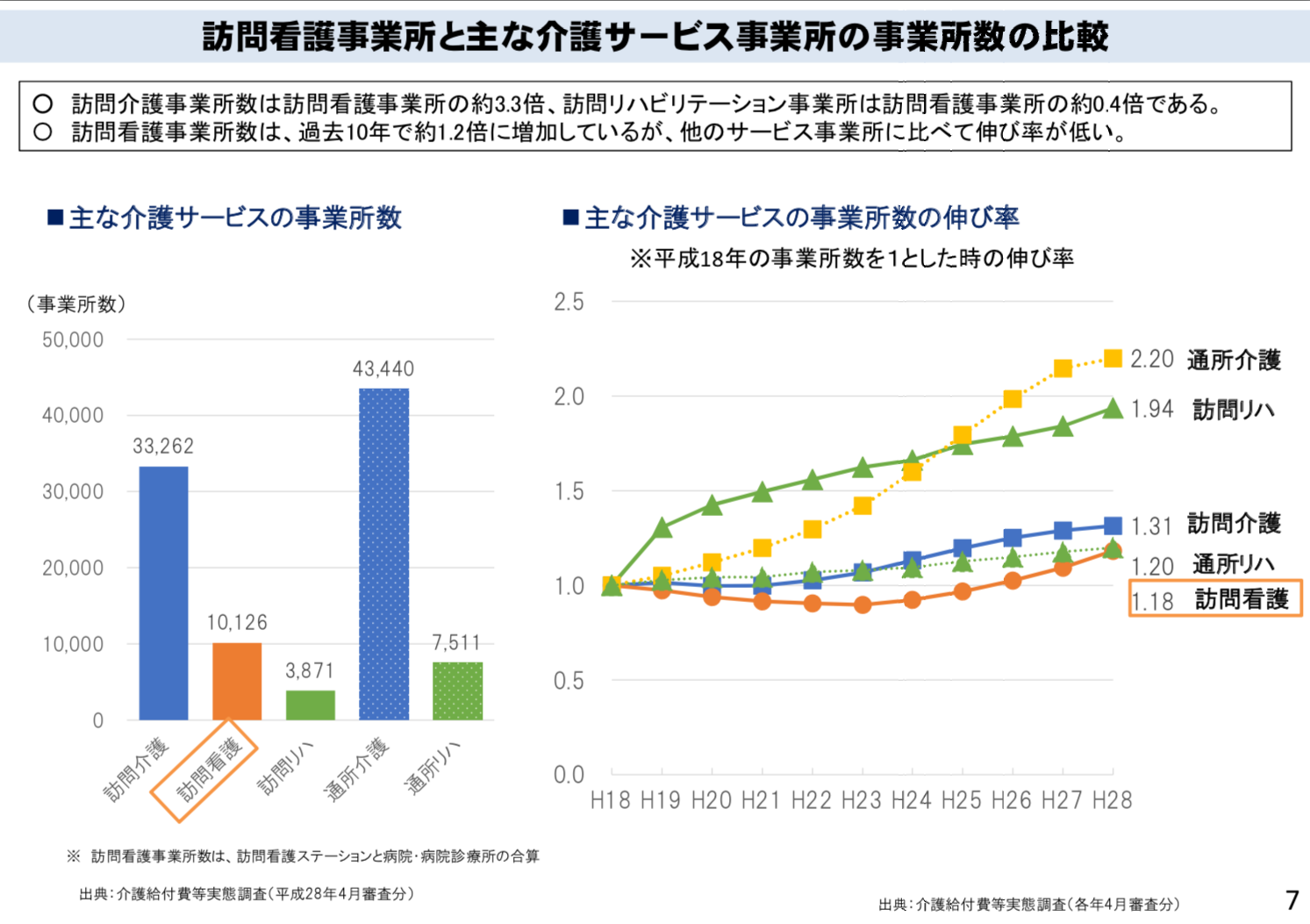
↑厚労省の資料より(この資料ではどちらかというと訪問看護ステーションの大規模化を目指しているような印象です)
このように不足している現状の中で、これまでの議論の経過としては以下のようになっております。

日本看護協会も最初は一人からの改行に賛成していたが、途中から一人での開業の反対に転じています。
2010年から一人開業の解禁について議論がされ、2011年に一定の要件の下での一人開業が認められました。
しかし、議論の途中で東日本大震災が発生し、議論が止まった。
被災地における一人開業は特例として認められていた(2013年9月)

1人のナースが10人の利用者の対応をすると考えると、月に40万円の稼ぎ。
仮に3人なら120万円になるが、2.5人体制にすると労務費がかかる。
そのため、収入と支出のバランスが取れないという話でした。
一方で、一人開業を認めれば低コストで開業でき、人手不足の解消になるとのことです。
在宅支援診療所をやるにも、訪問看護ステーションとの連携が必要。
連携するにも訪問看護ステーションが見つからないからできない。
まとめ
厚労省の資料を見ていると、大規模な訪問看護ステーションの方が役割分担や教えあう、こともできるため、質を担保できるため、いいという雰囲気も見えます。一方で、今の訪問看護で数が足りているのかも気になります。
おそらく足りていないと思うのですが。
質を担保することも重要である一方で、量も増やしていかなければなりません。
もちろん両立できるのが理想です。
質を担保しつつ設置数を伸ばすという点で言うと、ベテランの看護師の方(質が担保されているという意味)、フルタイムは働けないけど地域の方々10人程度は担当できる、という方々には設置を許可していくというのでもいいのではないかと思います。潜在ナースの活用という点でもいいと思います。
また、被災地においては一人開業が特例的に認められていたので、その時の結果として、平時もやっても大丈夫そうなのか、あくまでも有事の際に限るという結論に至ったのかも知りたいですね。すでに終了しているということは平時にはやらないでおこうという議論の末かもしれません。
自分自身も詳しくない分野ですので、さらに調べていきたいと思っています。また、詳しい方や、間違っている部分などありましたらご指摘いただければと思います。

 メール
メール @kimura_ryota
@kimura_ryota facebook
facebook Instagram
Instagram LINE
LINE